Чому зебри не страждають на виразку
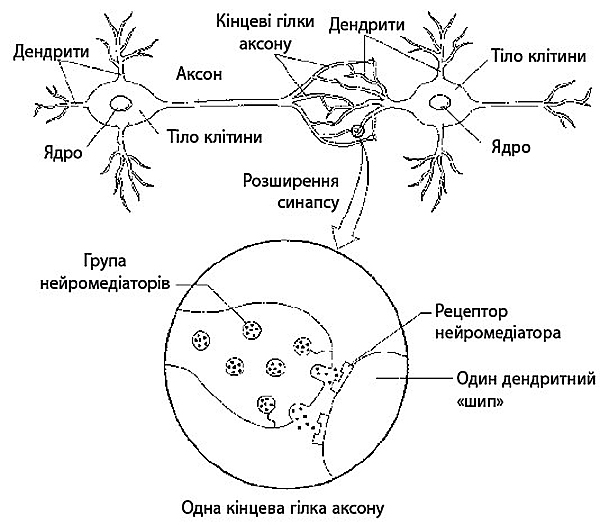
Численні докази свідчать про порушення хімії мозку в людей, які страждають на депресію. Для того щоб розібратись у цьому детальніше, необхідно зрозуміти, як клітини мозку комунікують між собою. На ілюстрації на с. 266 представлено схематичне зображення двох нейронів, основний тип клітини мозку. Якщо нейрон збуджується через якусь думку або спогад (метафорично кажучи), його збудження є електричним — електрична хвиля здіймається від дендритів, накриває тіло клітини, спадає на аксон і завершується на його кінцевих гілках. Коли хвиля електричного збудження досягає кінцевої гілки аксону, вона випускає хімічні месенджери, які проходять крізь синапс. Ці месенджери — нейромедіатори — зв’язуються зі спеціалізованими рецепторами суміжного дендриту, що викликає електричне збудження другого нейрона.
Один маленький момент: що стається з молекулою нейромедіатора після того, як вона виконала свою роботу й активувала рецептор? У деяких випадках вона використовується повторно — її повторно захоплює кінцева гілка аксону першого нейрона і приховує для подальшого використання. Або ж цю молекулу буде зруйновано в синапсі, після чого її вимиє з організму (вона потрапить у спинномозкову рідину, потім у кров, а потім у сечу). Якщо нейромедіатори не прибрати в якийсь із цих двох способів, у синапсі перебуватиме надмірна кількість нейромедіаторів, що дасть другому нейрону сигнал сильніший, ніж зазвичай. Отже, позбавлення цих сильних за дією месенджерів належним чином є обов’язковим компонентом нормальних комунікаційних процесів між нейронами.
У мозку перебувають трильйони синапсів. Чи потрібні нам трильйони нейромедіаторів з унікальною хімічною структурою? Звісно, що ні. Організм здатен генерувати нескінченну кількість повідомлень за допомогою обмеженої кількості месенджерів (подумайте, скільки слів ми можемо скласти з обмеженої кількості літер алфавіту). Організм просто має слідувати певним правилам, які дозволяють тому самому месенджеру передавати різні значення, грубо кажучи, у різних контекстах. В одному синапсі нейромедіатор А надсилає повідомлення, пов’язане з діяльністю підшлункової залози, а в іншому синапсі той самий нейромедіатор може надсилати повідомлення про юнацьку закоханість. У нашому організмі багато нейромедіаторів, можливо, декілька сотень, але точно не трильйони.
Отже, ми розібралися в загальних рисах, як нейрони спілкуються один з одним за допомогою нейромедіаторів. Переконливі докази говорять нам, що під час депресії в мозку порушується баланс нейромедіаторів норепінефрину, серотоніну і дофаміну. Перед тим як проаналізувати ці докази, важливо прояснити один момент. Ви, напевно, думаєте: «Хіба ми не читали щось про норепінефрин та симпатичну нервову систему десь на початку книжки?» Так і було, і це підкреслює різноманіття ролей, які відіграє кожен нейромедіатор. В одній частині тіла (наприклад, у серці) норепінефрин є месенджером, який сповіщає про збудження внаслідок страху, сексу, втечі або бійки, тоді як у нервовій системі норепінефрин певним чином пов’язаний із симптомами депресії.
Чому існує висока ймовірність порушення секреції і дії норепінефрину, серотоніну та дофаміну в організмі людини, яка переживає депресію? Найпереконливішим доказом є те, що більшість антидепресантів збільшують кількість сигналів, які передають ці нейромедіатори. Один з видів антидепресантів, трицикліки (вони називаються так через свою біохімічну структуру), зупиняють повторне використання або зворотне захоплення нейромедіатора кінцевими гілками аксону. Як наслідок, нейромедіатор залишається в синапсі довший час і може робити спроби сконтактувати з відповідним рецептором удруге і втретє. Інший вид препаратів, інгібітори МАО, блокують руйнування цих нейромедіаторів у синапсі, зупиняючи дію надважливого ферменту в процесі руйнування, моноамінооксидази (МАО). Як наслідок, знову ж таки, у синапсі залишається багато нейромедіаторів, які стимулюють дендрит приймаючого нейрона. Знання цих процесів дозволяє зробити досить однозначний висновок: якщо ви вживаєте препарати, які підвищують вміст норепінефрину, серотоніну та дофаміну в синапсах по всьому мозку і вони полегшують вашу депресію, значить нейромедіаторів від самого початку було дуже мало. Тему закрито.
Але не так швидко. Перше, що викликає підозри,— чи справді проблема в серотоніні, дофаміні або норепінефрині? Трицикліки та інгібітори МАО діють на всі три системи нейромедіаторів, тому неможливо визначити точно, яка з них має більше значення для перебігу хвороби. Раніше вважали, що винуватцем був саме норепінефрин, бо тодішні класичні антидепресанти діяли лише на норепінефринні синапси. Сьогодні ж фокус уваги перемістився на серотонін, здебільшого через дієвість інгібіторів зворотного захоплення, які діють лише на синапси серотоніну (селективні інгібітори зворотного захоплення серотоніну, або СІЗЗС, з яких найвідомішим є прозак). Однак усе ще залишаються певні причини вважати, що два інші нейромедіатори теж відіграють якусь роль у цьому процесі, адже деякі з найновіших антидепресантів справляють дію саме на них, а не на серотонін.[90]
Є ще друге, дуже серйозне занепокоєння. Чи викликане порушення роботи нейромедіаторів під час депресії надто малою їхньою кількістю в синапсі? Можна подумати, що це питання вирішується легко — ефективні антидепресанти підвищують кількість цих нейромедіаторів у синапсі і полегшують депресію; отже, проблема полягає саме в надто незначній початковій кількості. Однак деякі клінічні дані свідчать про те, що все може виявитися дещо складнішим.
Каверза криється у чиннику часу. Якщо піддати мозок дії трициклічних антидепресантів, кількість сигналів від цих нейромедіаторів у синапси зміниться впродовж декількох годин. Але якщо ці препарати прийме людина, що вже перебуває у стані депресії, знадобиться декілька тижнів, щоб їй стало краще. Щось тут не клеїться. За останні роки з’явилися дві теорії, які можуть владнати проблему часового чинника, і обидві вони надзвичайно складні.
Ревізіоністська теорія № 1 — гіпотеза під назвою «нейромедіаторів не занадто мало, а занадто багато». Невелике вступне слово. Якщо хтось постійно кричить на вас, ви перестаєте його слухати. Аналогічно, якщо ви наповните клітину великою кількістю нейромедіаторів, клітина не буде їх «слухати» з такою самою уважністю, як раніше,— вона зменшить кількість рецепторів для цього нейромедіатора, щоб зменшити його чутливість до цього месенджеру. Якщо, наприклад, ви подвоїте обсяг серотоніну, який сягає дендритів клітини, і ця клітина зменшить свої серотонінові рецептори на 50 %, зміни буде майже нівельовано. Якщо клітина зменшить кількість таких рецепторів менш ніж на 50 %, у чистому підсумку серотонін надсилатиме більше сигналів у синапсі; якщо кількість рецепторів скоротиться більш ніж на 50 %, сигналів буде відповідно менше. Інакше кажучи, сила сигналу в синапсі залежить від того, наскільки голосно кричить перший нейрон (кількість випущених нейромедіаторів) і наскільки уважно слухає другий нейрон (скільки він має рецепторів для нейромедіатора).
Зі вступом покінчено, перейдімо до теорії. Вона говорить, що початкова проблема полягає в надмірній кількості норепінефрину, серотоніну та/або дофаміну в частинах мозку людей, які страждають на депресію. Що відбувається, коли людині виписують антидепресанти, які посилюють сигнали цих нейромедіаторів? По-перше, це має погіршити симптоми депресії (деякі психіатри доводять, що саме це і відбувається). За декілька тижнів такого режиму дендрити заявляють: «Цей нейромедіатор нестерпний. Пропонуємо значно зменшити кількість наших рецепторів для нього». Якщо це стається і, що є ключовим пунктом теорії, ефект від посиленого сигналу нейромедіатора нівелюється, проблема, пов’язана з надмірною кількістю сигналів нейромедіатора, усувається і людина почувається краще.
Ревізіоністська теорія № 2 — «Все ж таки кількість норепінефрину, серотоніну та/або дофаміну надто мала». Ця теорія навіть складніша за першу і також потребує певного вступу. Не тільки дендрити містять рецептори для нейромедіаторів. Виявляється, що і кінцеві гілки аксонів нейрона, що надсилає, також мають рецептори для тих самих нейромедіаторів, які випускаються цим нейроном. Яку ж мету можуть переслідувати ці так звані авторецептори? Нейромедіатори випускаються, потрапляють у синапс, прив’язуються до стандартних рецепторів у другому нейроні. Однак деякі молекули нейромедіатора повертаються назад і прив’язуються до авторецепторів. Вони виступають у ролі певного зворотного сигналу; якщо, скажімо, 5 % випущених нейромедіаторів досягають авторецепторів, перший нейрон може порахувати свої відростки, помножити на 20 і вирахувати, скільки нейромедіаторів він випустив. Після цього він може приймати якесь рішення — чи потрібно мені випускати ще більше нейромедіаторів чи варто вже зупинитися? Чи потрібно починати синтезувати більшу кількість? І так далі. Якщо цей процес дозволяє першому нейрону вести підрахунки витрат нейромедіаторів, що станеться, якщо цей нейрон значно знизить кількість цих авторецепторів? Недооцінивши кількість випущених нейромедіаторів, нейрон ненавмисне почне збільшувати кількість нейромедіаторів, які він синтезує і виділяє.
Тепер перейдімо до аргументації другої теорії (яка говорить про надто малу кількість норепінефрину, серотоніну або дофаміну в мозку людини, яка страждає на депресію). Пацієнту дають антидепресанти, які посилюють сигнали цих нейромедіаторів. Завдяки посиленому сигналу впродовж декількох тижнів зменшуватиметься кількість рецепторів, що реагують на норепінефрин, серотонін та дофамін. Ключова ідея цієї теорії полягає в тому, що кількість авторецепторів на першому нейроні зменшиться набагато більше, ніж на другому. Якщо це дійсно так, другий нейрон може і не слухати сигнали від першого, але перший буде випускати надлишкову кількість нейромедіаторів, щоб усе ж таки бути почутим. У підсумку ми маємо посилення сигналів нейромедіатора і полегшення симптомів депресії. (Цей механізм може пояснити ефективність електроконвульсивної терапії, ЕКТ, або «шокової терапії». Психіатри десятиліттями застосовували цей метод для лікування глибокої депресії, і ніхто до ладу не знав, чому він працює. Виявляється, що з-поміж багатьох інших ефектів ЕКТ зменшує кількість норепінефринних авторецепторів, принаймні це показали експерименти на тваринах.)
Якщо ви вже перестали бодай що-небудь розуміти в цій темі, не переживайте — ви у гарній компанії, адже фахівці цієї галузі медицини почуваються досить розгублено. Норепінефрин, серотонін або дофамін? Замало або забагато сигналів? Якщо ж, наприклад, проблема в слабкому сигналі серотоніну, то чи спричинене це надто малою кількістю серотоніну, випущеного в синапс, чи якимось дефектом, який притуплює чутливість серотонінових рецепторів? (Щоб ви мали уявлення про масштаб проблеми, досить сказати, що сьогодні відомо більше десятка різних типів рецепторів серотоніну з різними функціями, ефективністю і розподілом у мозку.) Можливо, існує безліч різних нейрохімічних шляхів, які призводять до появи депресії, та різні шляхи передачі сигналів у нервовій системі пов’язані з різними підвидами депресії (монополярною чи маніакальною; викликаною зовнішніми подіями або зумовленою внутрішнім годинником; тією, що характеризується психомоторною загальмованістю або суїцидальними нахилами). Ідея раціонально обґрунтована, але їй бракує доказів.
Виникає ще одне питання: чому замала або завелика кількість цих нейромедіаторів викликає депресію? Існує багато зв’язків між цими нейромедіаторами та психічними процесами. Наприклад, вважають, що серотонін якось впливає на стимуляцію уяви під час депресії, коли людина потопає в неконтрольованому вирі темних, гнітючих думок. Через це СІЗЗС ефективні під час обсесивно-компульсивного розладу. Тут прослідковується спільна риса: під час депресії спостерігається нав’язливе відчуття невдачі, приреченості, відчаю, тоді як люди з ОКР можуть мати нав’язливі думки про те, що вони забули вимкнути газову плиту, коли йшли з дому, що в них надто брудні руки і їх треба помити, і так далі. Людина потрапляє в полон думок або відчуттів, які постійно повторюються і не дають спокою.
Норепінефрин відіграє зовсім іншу роль у симптомах депресії. Основний шлях передачі нервових сигналів, пов’язаних з норепінефрином, відходить від частини головного мозку, яка називається блакитною плямою. Ці нервові сигнали розсіюються по всьому мозку і стимулюють інші ділянки, підвищуючи базовий рівень їхньої активації, знижуючи їхній поріг чутливості для реакції на зовнішні сигнали. Відтак нестача норепінефрину в цьому шляху передачі може пояснити феномен психомоторної загальмованості.
Дофамін пов’язаний з отриманням задоволення, і ми детальніше розглянемо цей зв’язок у Розділі 16. Кілька десятиліть тому деякі нейровчені зробили фундаментальне відкриття. Вони підключили електроди до мозку щурів, стимулювали різні його ділянки і спостерігали, що відбувається. Під час цих експериментів було виявлено неймовірну ділянку мозку. За кожної стимуляції цієї ділянки щур ставав надзвичайно щасливим. А як можна визначити стан надзвичайного щастя в щура? Науковцям про це сказав сам щур — вони лише занотовували, скільки разів тварина натисне на важіль, щоб отримати винагороду у вигляді стимуляції цієї самої ділянки мозку. Виявилося, що щури знесилювалися, натискаючи важіль для стимулювання ділянки мозку, яка, як вважалося, відповідала за почуття щастя. Вони надавали перевагу саме такій стимуляції, аніж отриманню їжі, навіть коли були дуже голодними, або сексуального задоволення чи наркотиків, навіть коли мали залежність і проходили етап відвикання. Ділянка мозку, виявлена під час цих експериментів, отримала назву «центр задоволення» і набула великої популярності.
Невдовзі центр задоволення знайшли і в людському мозку, простимулювавши відповідну ділянку під час нейрохірургічної операції.[91] Результати були досить приголомшливими. Щось типу: «Боже, як же приємно. Це ніби хтось чухає тобі спину, але й ніби ти займаєшся сексом або граєшся в купі осіннього листя на задньому подвір’ї, доки мама не покличе додому і не дасть чашку гарячого шоколаду, а потім одягаєшся в теплу піжамку і з ногами залазиш…» Де можна записатися на регулярні сеанси?
Центр задоволення застосовує у ролі нейромедіатора велику кількість дофаміну (а у Розділі 16 ми дізнаємося, що дофамін сигналізує про очікування винагороди сильніше, ніж про саму винагороду). Найпереконливішим доказом цього є здатність препаратів, що імітують дію дофаміну (наприклад, кокаїну), діяти як ейфоріанти. Отже, цілком упевнено висуваємо теорію про те, що депресія, яка передусім характеризується дисфорією, може наставати внаслідок замалої кількості дофаміну, що призводить до дисфункції центру задоволення.